基礎情報
腰椎椎間板ヘルニアは、椎間板の髄核椎間板の髄核が後方の線維輪を穿破して脊柱管内に突出あるいは脱出したものをいいます。腰椎の加齢変化のなかでも、20~40歳代の若年者に多く、男女比は2~3:1で男性に多いと言われています。好発高位はL4/5で次にL5/S1が多いです。L3/4より上位のヘルニアは高齢になると増える傾向にあります。
原因は加齢にともなう椎間板の変性や、重労働、スポーツ動作、姿勢などが契機となり発症します。
一般的に腰椎椎間板ヘルニアは椎間板変性に基づいて発生すると考えられており、外傷がその発症の重要な原因となることが多いです。腰椎椎間板は身体の中で最も荷重がかかる部位で、一般的に成人の第3腰椎椎間板にかかる圧力は、寝た状態で20kg、寝た状態から起き上がる時では270kgに達します。正常な椎間板は弾力性があり丈夫で、耐圧性が強く、最大450kgの圧力にも損傷なく耐えることができます。この構造は成人後、退行変性する可能性があり、髄核の水分量の減少や過度の外力による線維輪の損傷により、髄核の突出が発生しやすくなります。一般的には20歳を過ぎると椎間板の退行変性が始まり、髄核の水分量が徐々に減少し、椎間板の弾力性や耐荷重性も弱まると考えられています。日常生活において腰椎椎間板は、押し出す、屈曲、ねじれなどの負荷を繰り返し受けるため、腰椎椎間板が受ける応力は最も大きい場所になり、つまり線維輪後端に外方へ亀裂が発生しやすくなります。この変化は蓄積し続け、徐々に悪化し、亀裂は大きくなり続け、その結果、ここの線維輪が徐々に薄く弱くなってしまいます。これに基づき、重度の外傷、軽度の外傷の繰り返しが、日常性勝ち動作で椎間板への圧力が高まる時、退行変性や蓄積損傷が線維輪の損傷を加速させ、変性した髄核組織が線維輪の弱くなった処から突出します。線維輪の損傷自体が腰痛の原因となる場合があり、その突出物が神経根や馬尾神経を圧迫して放散痛を引き起こします。そのため、腰痛や下肢の放散痛、神経機能障害などの症状や異変が見られます。
症状
- 急に強い腰痛が起こった
- 脚に痛みやしびれがある
- 前かがみや椅子に座っているのがつらい
- 咳やくしゃみで脚の痛みが強くなることがある
- 両脚の感覚障害や運動障害がある
- スリッパが脱げやすくなったり、階段でつまずくことがある
- 尿が出にくい、残っている感じがする
症状は前かがみの姿勢で強くなることが多く、椅子に座り続けることがつらくなります。
脚の症状は、お尻から脚の後ろ側へ走るような痛みやしびれが現れます。これは椎間板ヘルニアにより障害を受けた神経の支配領域に一致したエリアに生じます。これは感覚神経が障害されたことによる症状ですが、運動神経にも障害が起こると、脚に力が入りにくくなったり、つまずきやすくなるなど筋力低下の症状が現れます。
ごく稀に飛び出したヘルニアの影響で馬尾(脊髄の末端へ続く神経の束)が障害されることがあります。その時に尿が出にくいなどの排尿障害や両脚のしびれや麻痺などの症状が現れることがあります。
当院では感覚障害や筋力低下、排尿異常などの症状がある方の場合、医療機関の受診を勧めています。
原因
痛みやしびれといった症状は、脱出したヘルニアが神経組織を圧迫し、姿勢や動作による機械的な刺激が神経炎を誘発することにより生じます。ただし、この疾患の神経症状は神経組織の圧迫だけでなく、椎間板やその周囲の神経組織の炎症も関与している場合が多くあります。このため、ヘルニアが椎間板を圧迫していなくても、椎間板や病巣付近の神経組織に炎症があれば、強い痛みや神経症状を呈することがあるのです。
下図は姿勢別に椎間板内圧の変化量を示しています。このように腰椎の位置や重力に対する身体分節の位置によって大きく変化することが分かっています。
| 姿勢 | 椎間板への圧力 |
|---|---|
| 仰臥位(あお向け) | 25% |
| 側臥位(横向きに寝た姿勢) | 75% |
| 立位 | 100% |
| 椅子座位 | 140% |
| 立位で20度上体を前傾 | 150% |
| 立位で軽度前傾して荷物を持つ | 220% |
力学的な要因として、「姿勢」と「重り負荷」が挙げられます。
姿勢:前かがみ姿勢に代表されるように腰椎に対し、上半身重心が前方に位置すると下図のようにテコの作用点が前方に位置します。このため、力点となる筋活動が大きくなり、支点となる腰椎部には大きな負荷がかかります。また立位より座位の方が前屈位になるため、椎間板の内圧は上がります。
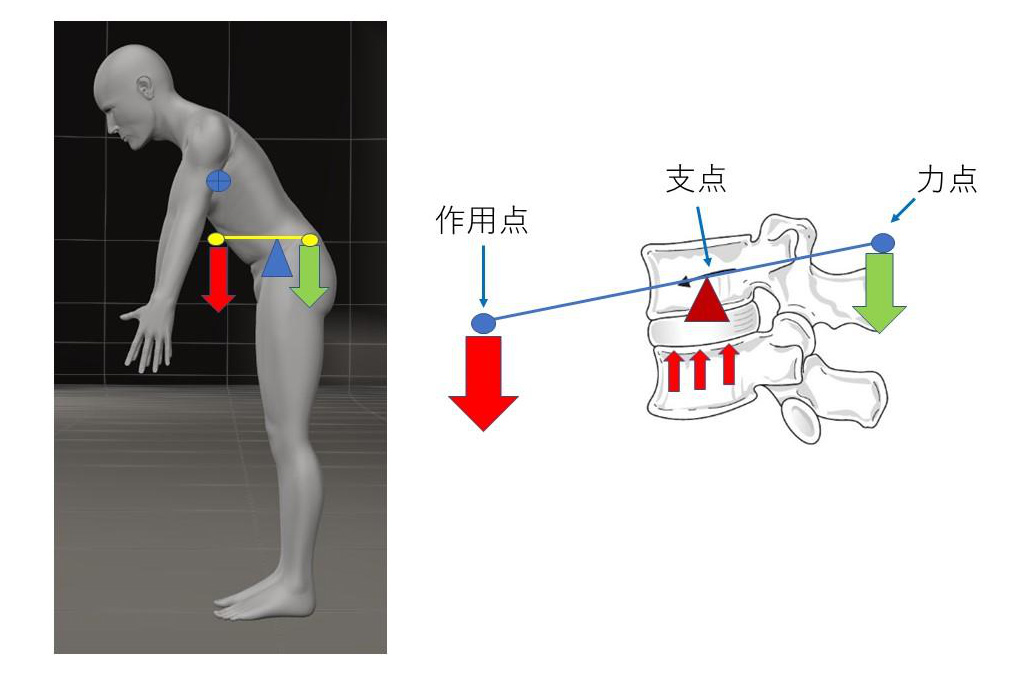
重り負荷:重量物を持ち上げるということは作用点の床方向へ対するモーメントが何も持たない時よりも大きくなり、力点のモーメントも増大し、支点である腰椎には急激な負荷の増大が起こります。
その他に腰椎の椎間板が痛みやすい原因としては「肥満による体重負荷」や「喫煙による血流の悪化」などが挙げられます。
スポーツや力仕事で椎間板に強い負荷がかかることも椎間板を痛める原因になります。仕事や日常生活で荷物を持つ時は身体から荷物の距離が長くなるほど、支点から作用点の距離が長くなる(上図参照)ので注意が必要です。
またデスクワークで背中を丸める姿勢は椎間板の圧縮モーメントが増大するため、避けた方が賢明です。
次に、股関節の硬さが椎間板の負荷を増加させるメカニズムについてです。
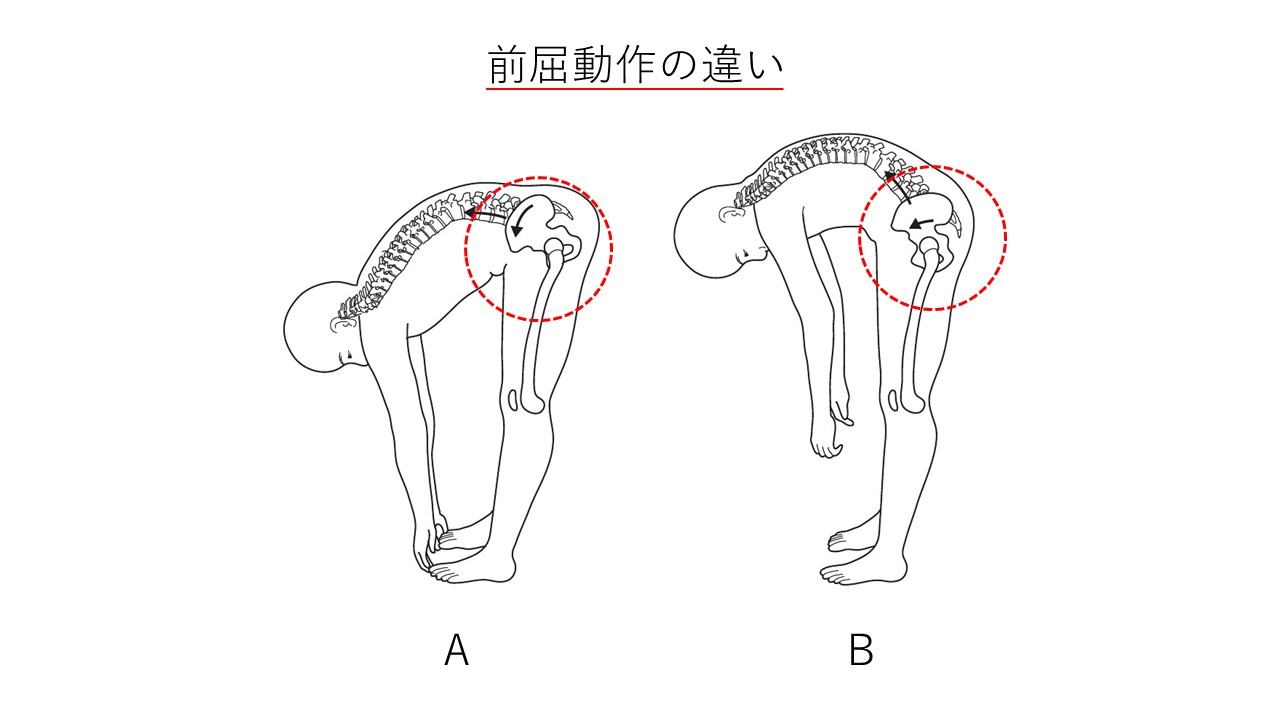
前屈動作を例に挙げると、上図のAは正常、Bはヘルニアの人に多い動作パターンです。Bの場合、股関節の動きが少なく脊柱が大きく曲がっている場所があるのが分かるかと思います。前屈動作は股関節と脊柱が同時に曲がる動きです。ある関節の動きが悪いと隣接する場所がそれを補うために過剰に動かなくてはいけなくなります。したがって、AよりBの方が腰椎の椎間板にかかる負担が強いので股関節の柔軟性を改善する必要があるということです。
検査・診断
まず問診で症状について詳しく聞き、検査で神経や筋力の障害があるかを調べます。患者さんに前屈・後屈・側屈などを行ってもらい、どの程度動かせるか、また痛みを生じるかを見たり、腱反射や感覚、筋力などを調べます。腰椎椎間板ヘルニアの診断では下肢伸展挙上テストという坐骨神経痛を誘発させるテストも重要となります。ヘルニアなどで神経根が圧迫されると、30~40度ほどで脚に痛みが出現します。
医療機関の検査ではMRI検査が重要です。レントゲン検査では骨は確認できますが椎間板や神経は写りませんが、MRIでは画像として写るからです。しかし、現実には画像でヘルニアがあっても症状が出ない人はたくさんいます。このことから、画像診断は重要ですがが画像だけでは説明がつかない人が多くいることが分かります。
一般的な治療法
椎間板ヘルニアは自然に縮小・消失するものが多いため、発症から3か月間は保存療法が中心となります。
薬物療法では痛み止めの非ステロイド性抗炎症薬が主に使用されます。また、坐骨神経痛に対して神経障害性疼痛緩和薬のプレガバリンという薬を使用することもあります。そして痛みが強いケースは従来、がん性疼痛に用いられてきたオピオイドの一部を使用する場合もあります。
薬物療法で効果がみられない時はブロック注射が選択肢となります。ヘルニアによって障害された神経根の付近に局所麻酔薬を注入するのです。ただ人のよってはしばらく動けなくなることもあるので、担当医と十分な相談の上行われます。
慢性期には牽引や温熱療法、理学療法で様子をみていきます。
当院における治療法
本疾患の治療の方向性として、①腰椎の生理的前弯の獲得、②筋機能の改善、③身体の使い方の学習、この3つがポイントとなります。
腰椎の屈曲や不良姿勢などは、椎間板へのストレスを増大させます。このため、腰椎の生理的前弯を獲得することと腰椎へのストレスを軽減させる身体の使い方を習得することは重要です。
筋肉については、椎間板ヘルニアの人は背筋群や大腰筋、ハムストリングスの緊張が強くなることが多くあります。筋緊張に伴い筋出力低下も伴うことがあり、筋緊張の改善、運動療法も必要です。
鍼灸では「お尻から脚の後ろにかけての痛みやしびれ」や「咳やくしゃみで痛みが増悪する」「腰が痛い」という人が適応です。なぜヘルニアになるか、ということですが、バイオメカニクス的には「姿勢」や「身体の使い方」に問題があるケースが多く、組織学的には腰椎の脇に通る「大腰筋」がキーポイントとなります。
椎間板ヘルニアというのは椎間板の髄核が飛び出た現象をいいます。なぜ飛び出たのか、それは局所の椎間板に大きな負荷がかかった、または持続的に負荷がかかり続けたという仮説が立てられます。大腰筋は第1~4腰椎体と椎間板,肋骨突起から起こり大腿骨の小転子に停止しています。大腰筋が身体の長軸方向(縦方向)に走行しているということは、この筋肉の緊張が強くなると椎間板を圧縮するモーメントが増強してしまいます。したがって大腰筋の緊張を解消するということが主な戦略となるのです。
セルフケア

上図がハムストリングスのストレッチです。ハムストリングスが硬いと股関節の可動域が少なくなります。左側のように両脚を揃えたストレッチは腰椎が屈曲して椎間板のストレスが増大します。
右側のように立って行うストレッチは椎間板へのストレスが少ない状態でストレッチを行えます。足を乗せる台の高さは個人個人の筋肉の柔軟性により異なりますので、ももの裏側が伸びている感覚がある高さを見つけて下さい。

腸腰筋の硬さは腰椎の過剰な動きにつながります。腸腰筋の硬さがある人は重要なストレッチになります。上図のように腰が過剰に反らないように気をつけて行いましょう。軽く上半身を前に倒し、やや反対側にひねると腰椎の良肢位を保ち、効果的なストレッチが出来ます。

上部体幹の柔軟性低下は下部体幹(腰部)の過剰動作や不良姿勢を生みます。伸展ストレッチは胸を張るようなイメージで行い、回旋ストレッチは上半身をゆっくり捻り、伸びている感覚がある所で止めましょう。

体幹の横方向のストレッチです。ゆっくりと胸の外側が伸びている感覚がある所で止めて下さい。


